Binnenkort kom je in het WKZ voor een hartkatheterisatie. Dit lange woord korten we af als HC. De dokter onderzoekt dan hoe het met jouw hart gaat of hij onderzoekt wat de oorzaak is van jouw klachten. Bij een HC schuift de dokter een dun hol slangetje (de katheter) via een bloedvat (meestal in je lies) tot in je hart.
Er zijn twee soorten hartkatheterisaties:
Een diagnostische hartkatheterisatie
De dokter bekijkt je hart dan heel goed.
Een interventionele hartkatheterisatie
De dokter voert dan een behandeling uit.
De dokter bespreekt van tevoren met jou welke hartkatheterisatie jij krijgt.
Het is heel belangrijk dat je helemaal stil ligt tijdens een HC. Dat is erg moeilijk. Daarom word je van tevoren onder narcose gebracht. Narcose wil zeggen dat je gaat “slapen” met behulp van medicijnen zodat je niks van een ingreep voelt.
We noemen dit wel slapen, maar het is natuurlijk geen gewone slaap. Als je onder narcose bent, kun je namelijk niet uit jezelf wakker worden. De dokter die jou de slaapmedicijnen geeft, noemen we een cardio-anesthesioloog. Hij zorgt voor jou als je onder narcose bent en zorgt ervoor dat je weer wakker wordt als de HC klaar is. We noemen hem ook wel de slaapdokter. Je merkt dus zelf niets van de HC.
Voor een HC moet je een paar dagen in het ziekenhuis blijven. Je komt op een verpleegafdeling in het WKZ. De opname duurt meestal drie dagen:
- de voorbereidingsdag
- de dag van de hartkatheterisatie
- de ontslagdag
Dan mag je weer naar huis.
- Als je meer wilt weten over het hart, dan kun je dat hieronder lezen.
- Als je meteen wilt lezen hoe de hartkatheterisatie gaat, ga dan naar pagina 13.
Hoe werkt je hart?
Het hart pompt bloed rond. De hele dag door, elke dag weer. Het bloed stroomt door heel veel grote en kleine bloedvaten naar alle delen van je lichaam. Onderweg geeft het bloed zuurstof en voedingsstoffen af en haalt het koolzuurgas en afvalstoffen op. Hierdoor kunnen alle organen en spieren hun werk goed doen. Het hart is heel belangrijk. We noemen het ook wel de motor van ons lichaam!
Waar zit het hart?
Het hart zit in je borstkas. Iets links van het midden. Het zit veilig achter je ribben. Daardoor beschadigt het niet snel als je valt of als je je ergens aan stoot. Het hart is een holle spier, ongeveer zo groot als je gebalde vuist. Dat blijft altijd zo. Het hart groeit namelijk met je mee. Baby’s hebben dus een klein hart, volwassenen een groot hart.
De bloedsomloop
Het hart is opgedeeld in een linker- en een rechterhelft. Elke helft heeft bovenin een boezem en onderin een kamer.Tijdens de reis door je lijf komt het bloed twee keer langs je hart.
- Eén keer maakt het een korte weg. Die noemen we de kleine bloedsomloop.
- Eén keer neemt het een lange route. Die noemen we de grote bloedsomloop.
De kleine bloedsomloop
In de kleine bloedsomloop stuurt het hart bloed naar de longen om zuurstof op te halen. Dit stuk van de reis begint in de rechterkamer. Vanuit de rechterkamer gaat het bloed via de longslagaders naar de longen. Daar neemt het bloed zuurstof op. Die zuurstof heb jij via je longen ingeademd.
Koolzuurgas (een afvalstof) wordt afgegeven. Dat adem je weer uit. Vanaf de longen stroomt het bloed met zuurstof door de longaders weer naar het hart. Het komt dan in de linkerboezem en dan in de linkerkamer
De grote bloedsomloop
In de linkerkamer begint het tweede stuk van de reis. Dat noemen we de grote bloedsomloop. Vanuit de linkerkamer komt het bloed in de lichaamsslagader. Deze heet de aorta. Vanuit de aorta gaat het bloed naar de andere delen van je lichaam. Via de onderste en de bovenste holle ader komt het bloed dan weer in de rechterboezem. Daar gaat het weer door naar de rechterkamer.
Klaar voor de volgende ronde!
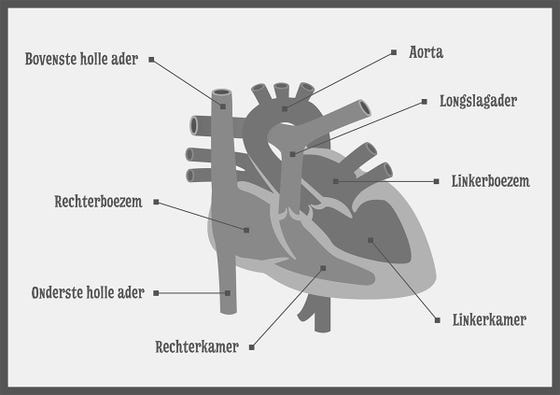
Het bloed gaat dus steeds maar rond! Volg de pijlen maar eens met je vinger:
rechterboezem > rechterkamer > longslagader > longen > linkerboezem > linkerkamer > aorta > rest van het lichaam > bovenste- en onderste holle ader > rechterboezem etc.
Tussen de boezems en de kamers zitten kleppen. Het zijn een soort sluisdeuren die maar naar één kant open kunnen. Ze zorgen ervoor dat het bloed niet terug kan stromen. Tussen de kamers en de slagaders zitten ook zulke kleppen.
Kloppen
Het hart trekt samen en ontspant daarna weer. Door deze beweging ontstaat de kracht die nodig is om het bloed het hele lichaam door te pompen. De pompbeweging noemen we de hartslag of het kloppen van het hart.
Hoe groter en sterker de hartspier is, hoe minder vaak hij samentrekt en ontspant om het bloed door het lichaam te pompen. Dat zie je als je de hartslag van mensen van verschillende leeftijden met elkaar vergelijkt. Bij pasgeboren baby’s klopt het hart zo’n 120 keer per minuut. Bij kinderen en jongeren is dat 80 tot 100 en bij volwassenen 60 tot 70 keer per minuut.
Besturingssysteem
In je hart zit een besturingssysteem dat ervoor zorgt dat de boezems en de kamers samentrekken. In dit systeem zitten twee zenuwknopen:
- de sinusknoop
- de AV-knoop
De sinusknoop regelt het ritme van je hartslag. Hij stuurt kleine elektrische stroompjes naar de boezems. Die trekken daardoor samen.
De stroompjes komen in de boezems aan bij de AV-knoop. Deze tweede knoop is de stroomverdeler: hij houdt de stroompjes heel even vast en verspreidt ze dan via een bundel zenuwdraden razendsnel over de kamers. Hierdoor trekken de kamers net iets later samen dan de boezems.
Een hartafwijking
Een hartafwijking betekent dat het hart anders is dan een gezond hart. Er kunnen drie dingen aan de hand zijn:
- Er zit een bouwfout in het hart. De hartkamers zijn bijvoorbeeld te klein of de aders zijn verkeerd op het hart aangesloten. Soms werken de hartkleppen niet goed. Of er zit een gaatje in de wand tussen de boezems of de kamers.
- De hartspier is ziek. Het hart kan niet zo goed samentrekken, waardoor het minder krachtig pompt.
- Het hartritme is verstoord. Het besturingssysteem van het hart is beschadigd. Het hart klopt daardoor te snel, te langzaam of onregelmatig. Deze aandoening noemen we een hartritmestoornis.
Wat gebeurt er bij een hartkatheterisatie?
Als je onder narcose bent, begint de dokter met de hartkatheterisatie. In de lies (de plek tussen je buik en je bovenbeen) brengt de dokter met een speciale priktechniek een sheath aan in een holle ader of lichaamsslagader. Een sheath is een plastic buisje van 5 tot 10 cm lang.
Als het buisje goed zit, schuift de dokter door dit buisje een dun hol slangetje naar binnen. Dit slangetje noemen we een katheter. Het slangetje komt tot in het hart.
Als de dokter de rechter harthelft wil bekijken, gaat het slangetje via de onderste holle ader naar de rechterboezem en de rechterkamer. Dan van de rechterkamer naar de longslagader.
Als de dokter de linker harthelft wil bekijken, gaat het slangetje via de slagader (arterie) in de lies naar de lichaamslagader (aorta) en komt uit in de linkerkamer.
De diagnostische hartkatheterisatie
Bij een diagnostische HC wil de dokter meer te weten komen over je hart en bloedvaten.
Bijvoorbeeld:
- Hoe hard jouw hart je bloed door je boezems en kamers pompt. We meten dan de verschillende drukken in je hart.
- Hoeveel zuurstof er in je bloed zit (saturatie meten).
- Hoeveel bloed je hart per minuut pompt (cardiac output).
- Hoe jouw hart en grote bloedvaten er uit zien en hoe ze hun werk doen. Met contrastvloeistof kunnen we je hart en bloedvaten zien met een röntgenapparaat. We maken hier een filmpje. Dit heet een angiografie.
- Ook kan er met contrastmiddel een 3D-afbeelding van je hart gemaakt worden. We kunnen dan goed zien hoe het precies uitziet.
De interventionele hartkatheterisatie
Bij een interventionele hartkatheterisatie voert de dokter een behandeling uit. Meestal heb je bij een aangeboren (congenitale)hartafwijking een operatie nodig, maar soms kan het dus ook met een katheter gedaan worden.
Dit heeft een aantal voordelen:
- Je hoeft niet aangesloten te worden aan een hart-longmachine.
- Je borstkas hoeft niet te worden geopend.
- Je hebt geen litteken op je borst.
- Je herstelt sneller.
Voorbereiding uitklapper, klik om te openen
Wat moet je van te voren weten?
Je blijft drie dagen in het ziekenhuis op een verpleegafdeling.
Kom je van thuis, neem dan mee naar het ziekenhuis ..
Voor de voorbereidingsdag:
- je medicijnen (als je die gebruikt)
- je knuffel of iets anders dat belangrijk voor je is
- iets om te doen. Bijvoorbeeld een boek of je mobiele telefoon
- iets te eten of te drinken voor jezelf en je ouders (als je op de polikliniek bent)
Voor de opname:
- je medicijnen (als je die gebruikt)
- je knuffel of iets anders dat belangrijk voor je is
- iets om te doen. Bijvoorbeeld een boek of je mobiele telefoon
- gewone kleren (bovenkleding)
- ondergoed, pyjama’s, pantoffels of slippers
- zeep, kam, tandpasta en tandenborstel
Dit moet je ook bij je hebben:
- bericht van de opname
- ziekenfonds- of verzekeringspapieren
- inentingspapieren en groeiboekje
- eventueel dieetvoorschriften, -preparaten of producten
Je mag zo nodig je eigen rolstoel meenemen (zorg dat je naam en adres erop staat).
Wat laat je thuis?
- waardevolle voorwerpen als sieraden en horloges
- geld
- laptop of andere waardevolle spullen
Er zijn op je kamer geen kastjes die je kunt afsluiten.
De dag voor de hartkatheterisatie: de voorbereidingsdag
Bij een geplande opname voor hartkatherisatie krijg je een oproep voor de POS-poli (Pre Operatieve Screening). Daar vinden dan de voorbereidingen plaats. Lees hierover meer in de folder. ‘Wat gebeurt er op de POS-poli kinder-cardiologie?’ Bij een niet geplande opname vinden deze voorbereidingen op de afdeling plaats.
Je komt de avond voor de HC-dag al naar het ziekenhuis. Dit is een verpleegafdeling. Je blijft dan slapen op de afdeling.
Tijdens het onderzoek uitklapper, klik om te openen
Op de voorbereidingsdag hoor je wat je allemaal meemaakt op de dag van de hartkatheterisatie. In de folder “Narcose” lees je hoe het gaat als je onder narcose gaat. Je leest daar ook hoe het gaat op de dag dat je geopereerd wordt. Voor alle duidelijkheid vertellen we het hier nog een keer in het kort.
Op de verpleegafdeling
- Je krijgt op elke voet met stift een kruisje op een plek waar je hartslag te voelen is. Zo kunnen we na de HC controleren of je bloed nog goed doorstroomt in je been.
- Je mag ’s ochtends niet meer eten, maar wel nog wat drinken. vraag maar wat je mag aan de verpleegkundige,
- Je krijgt een operatiejasje aan en een naambandje om.
- Misschien krijg je een drankje, pilletje of zetpil.
- Als je aan de beurt bent, ga je in bed of bij je ouder op de arm.
- Jullie gaan samen naar de wachtruimte (holding) bij de operatiekamers.
In de holding
- Eén van je ouders en de medisch pedagogisch zorgverlener of verpleegkundige doen operatie-kleding over hun eigen kleding. Zo blijft alles schoon in de OK.
- De medewerkers van de operatiekamer komen jullie ophalen. Meestal stellen ze nog wat vragen aan jou en je ouders.
- Ze nemen jou, één van je ouders en de medisch pedagogisch zorgverlener of verpleegkundige mee naar de HC-kamer.
In de HC-kamer
In de HC-kamer zie je veel apparatuur en een smal bed op één poot. We noemen dit de onderzoekstafel. Boven de onderzoekstafel hangt een grote lamp. Over de tafel heen hangt een groot röntgenapparaat. De dokters en verpleegkundigen dragen speciale, groene pakken en een muts.
- Je bed wordt zo dicht mogelijk bij de onderzoekstafel gereden. De slaapdokter zegt of je op de operatietafel mag gaan liggen of zitten. Als het kan mag je dit zelf doen, anders helpt iemand je. Soms wordt je bed bij de ingang van de HC-kamer neergezet. Je ouder mag je dan dragen of je mag zelf naar binnen lopen.
- Je krijgt vier monitor-stickers op je borst en bovenbeen geplakt.
- Je krijgt een plakker met daarin een klein lampje op je vinger of teen geplakt.
- Soms krijg je om je bovenarm een band om je bloeddruk te controleren.
- Je krijgt de narcose met een kapje of een infuus. als je nog geen infuus hebt, krijg je dat op de operatiekamer.
- Als je slaapt gaat je vader of moeder terug naar de verpleegafdeling.
- De dokter doet de HC.
Voor ouders
- U kunt bij uw kind aanwezig zijn bij het in slaap gaan tijdens de narcose in de HCkamer.
- U kunt aanwezig zijn bij het ontwaken van uw kind uit de narcose op de uitslaapkamer.
- Het kan zijn dat uw kind ondanks alle voorbereidingen in paniek raakt. we zorgen ervoor dat de stress voor uw kind zo kort mogelijk duurt.
- Uw kind kan onrustig gaan bewegen wanneer het bijna onder narcose is. Dit kan erbij horen. Uw kind is zich dit niet meer bewust.
- Sommige kinderen sluiten niet direct hun ogen, dit kan een vreemde indruk maken. Het lijkt dan of uw kind nog bij bewustzijn is. Maar dat is dan niet zo.
- Het onder narcose gaan van uw kind kan ook voor u een emotionele gebeurtenis zijn. Mocht u denken dit niet aan te kunnen, meld dit dan op de voorbereidingsdag.
- Voor u als ouder is de dag van de ingreep vaak een spannende dag met lange wachttijden. Het kan u daarom steun bieden om samen met een voor u vertrouwd persoon te zijn.
- Bent u zwanger? Dan kan het zijn dat het niet raadzaam is uw kind op de operatiekamer te begeleiden. Meld het op de voorbereidingsdag.
- Het is belangrijk dat u zelf hebt gegeten als u uw kind begeleidt bij het krijgen van de narcose. U kunt duizelig worden als u een lege maag heeft. U kunt uw kind dan niet (meer) goed steunen.
Wanneer uw kind niet meer bij bewustzijn is (onder narcose), vraagt de cardioanesthesioloog u samen met de medisch pedagogisch zorgverlener de operatiekamer te verlaten.
Na het onderzoek uitklapper, klik om te openen
Uitslaapkamer
Na de HC ga je in je eigen bed naar de uitslaapkamer. Meestal merk je niet eens dat je daarheen wordt gebracht, omdat je nog slaapt. In de uitslaapkamer mag één van je ouders bij je komen zitten. Meestal zijn er meer kinderen met hun ouders.
Er zijn in de uitslaapkamer dokters en verpleegkundigen. De monitorstickers en de saturatiemeter heb je nog steeds. Zo kunnen ze je goed in de gaten houden. Je moet daarom ook in je bed blijven liggen.

Voor ouders
Overleg altijd eerst met de verpleegkundige van de uitslaapkamer of uw kind op schoot mag. Pak uw kind niet zomaar uit bed.
Wat merk je als je wakker wordt?
- Op de plek in je lies waar de HC gedaan is, zit een drukpleister: de safeguard. Dit is een grote pleister met in het midden een doorzichtig ballonnetje dat het wondje van de prik dichtdrukt. Het zorgt ervoor dat het wondje niet gaat nabloeden. De drukpleister kan vervelend aanvoelen. Dat komt omdat het ballonnetje in je lies drukt. De drukpleister mag er meestal na 8 uur af. De verpleegkundige zal er steeds een klein beetje lucht uithalen. Net zolang totdat hij helemaal leeg is. Soms heb je in plaats van een safeguard een drukverband. Dat mag er pas de volgende dag af.
- Je hebt een infuus. Dit is nodig om je vocht en soms medicijnen te geven.
- Misschien voel je je niet zo lekker, ben je misselijk of heb je pijn in je lies. Zeg het tegen je vader of moeder of tegen de verpleegkundige als er iets is. Ze kunnen er dan rekening mee houden of je extra medicijnen geven. Hoe het bij jou zal gaan? Dat is moeilijk van tevoren te zeggen.
Als je wakker genoeg bent, komt een verpleegkundige jullie halen om terug naar de verpleegafdeling te gaan.
Op de afdeling
Eten en drinken
Als je wilt mag je weer drinken en eten. Vraag het aan de verpleegkundige.
Het infuus
Als je weer goed zelf kunt drinken en eten, wordt het infuus afgekoppeld, het lange slangetje wordt er dan afgehaald. Het “naaldje” en het verband blijft wel zitten tot de volgende morgen.
In je bed blijven
Je hebt na een HC ongeveer zes uur bedrust. Dat betekent dat je moet blijven liggen. Het wondje in je lies kan dan goed dichtgaan. De verpleegkundige controleert regelmatig jouw bloeddruk, het infuus en de drukpleister. Je blijft tot de volgende ochtend aangesloten aan de monitor om je hartslag en eventueel je saturatie in de gaten te houden.
Voor ouders
Nog dezelfde dag komt de kindercardioloog met u praten. Hij vertelt over het verloop van de hartkatheterisatie en wat zijn bevindingen na de hartkatheterisatie zijn. Soms is het nodig de gegevens eerst binnen het team (kindercardiologen, kindercardiochirurgen en cardio-anesthesiologen) te bespreken. De uitslag van die bespreking wordt dan later aan u meegedeeld.
Ayoub (7 jaar): ‘De pleister in mijn lies vond ik heel vervelend, hij drukte zo. Toen ik terug was op de afdeling, moest ik in bed blijven liggen. Maar dat viel heel erg mee. Ik had hele leuke DVD’s gekregen, daardoor was de tijd zo voorbij!’
De volgende dag
De dag na de HC mag je meestal weer naar huis. De verpleegkundige verwijdert ’s morgens het infuus. Soms is het nodig om nog een onderzoek te doen, bijvoorbeeld een echo, een ECG (hartfilmpje) of een röntgenfoto te maken. Als alles klaar is, mag je naar huis. Dat is meestal tussen 9.00 en 11.00 uur.
De uitslag / het resultaat
Op de dag van de HC komt de cardioloog aan jou en je ouders vertellen wat hij gezien heeft of wat hij gedaan heeft. Soms moet hij eerst nog met andere artsen overleggen, dan duurt het wat langer voordat je iets hoort. Voordat je naar huis gaat, hoor je wanneer je terug moet komen op de polikliniek.
Bijwerkingen
Mogelijke bijwerkingen van de narcose
Tijdens een narcose krijg je een buisje in je keel, dat helpt om te ademen. Soms heb je daardoor wat keelpijn of ben je wat hees als je wakker wordt. Dat gaat na een poosje weer over. Door de slaapmedicijnen kun je wat misselijk zijn of moet je overgeven. Je kunt hiervoor medicijnen krijgen van de verpleegkundige in de uitslaapkamer of op de afdeling.
Soms kan het even duren voordat je je weer helemaal de oude voelt. Dit is normaal.
Mogelijke bijwerkingen van de HC
Na een HC kun je last hebben van je lies. De plek waar geprikt is, kan pijnlijk zijn. Dit is weer over als het wondje genezen is.
Complicaties
Mogelijke complicaties van de HC
Zelfs wanneer een medische behandeling helemaal goed is gedaan (“volgens het boekje”), kunnen er problemen ontstaan. Zulke problemen noemen we complicaties. Ook bij een HC gaan de dingen soms anders dan de bedoeling is. Gelukkig gebeurt dit niet zo vaak.
Wat kun jij merken van een complicatie?
Als het wondje in je lies weer gaat bloeden, wordt het opnieuw afgedrukt. Als je teveel bloed verliest, krijg je een bloedtransfusie. Dat betekent dat je extra bloed via je infuus krijgt. Dit komt gelukkig bijna nooit voor.
- Het kan zijn dat je langer medicijnen nodig hebt. Bijvoorbeeld bij een infectie. Je moet dan langer blijven.
- Heel soms is het nodig om toch meteen een hartoperatie te doen. Je gaat dan daarna naar de Kinder-IC. Dit is de kinder-intensive care. Wil je meer van deze afdeling weten, kijk dan op www.hetwkz.nl bij “De afdelingen”- “Kinder-IC”. Als je naar de Kinder-IC gaat, ga je niet eerst naar de uitslaapkamer. Als je genoeg bent opgeknapt, ga je weer terug naar de verpleegafdeling.
Mogelijke complicaties van de narcose
Ernstige complicaties door de narcose komen tegenwoordig nog maar heel weinig voor.
Wat mag wel, wat mag niet
- Thuis mag je bijna alles weer gewoon doen. Na een week mag je ook weer naar school.
- In de eerste week na een HC kun je beter nog niet gaan sporten.
- In je lies zit een klein wondje dat moet genezen. Daarom mag je na één dag weer douchen. Na drie dagen mag je weer in bad of zwemmen.
- Als het wondje in je lies gehecht is, mag de huisarts de hechting na één week verwijderen.
- Als het wondje weer gaat bloeden, zeg het tegen je ouders. Zij weten wat ze dan moeten doen.
Voor ouders
- Als het wondje gaat bloeden, dient u het goed af te drukken en contact op te nemen met het ziekenhuis.
- Bij eventuele andere klachten, bijvoorbeeld een zwelling, dient u contact op te nemen met de huisarts.
Heb je nog vragen?
Schrijf ze op, dan kun je ze niet vergeten. Je kunt ze stellen als je in het ziekenhuis bent.
Voor vragen over de HC kun je bellen met de verpleegafdeling:
- telefoonnummer 088 75 54722 (alleen overdag) of
- telefoonnummer 088 75 54725
Medisch Pedagogische Zorg
Heb je andere vragen? Neem dan contact op met Medisch Pedagogische Zorg.
- T: 088 7554224
- M: pedagogischspreekuur@umcutrecht.nl
Kijk op de pagina van Medisch Pedagogische Zorg voor meer informatie.
Je ouders kunnen deze nummers ook bellen.
Contact uitklapper, klik om te openen
Uw kind is doorverwezen naar de afdeling kindercardiologie en kinderhartchirurgie. Heeft u vragen of wilt u een afspraak maken? Neem contact op.
Polikliniek Kindercardiologie / kinderhartchirurgie
De polikliniek is bereikbaar op werkdagen van 8.00 tot 17.00 uur.
Heeft u vragen over de planning van een operatie of hartkatheterisatie? Bel dan onderstaand telefoonnummer.
T. 088 75 547 04
Is uw kind onder behandeling in het Centrum voor Aangeboren Hartafwijkingen en is er een acuut levensbedreigend probleem? Bel dan 112.
Buiten kantooruren
Vraag de telefonist of hij u doorverbindt met de dienstdoende arts-assistent kindergeneeskunde. Deze kan laagdrempelig overleggen met de dienstdoende kindercardioloog.
